出血性疾病
定义
Pt血浆凝血酶原时间
Fdp 纤维蛋白降解产物 主要反映纤维蛋白溶解功能
Ct 凝血时间
Inr 国际标准化比值 与ct,isi有关
Aptt 活化部分凝血酶时间
维生素K参加凝血因子Ⅱ(即凝血酶原)Ⅶ,Ⅸ和Ⅹ的合成,也是凝血过程中维持蛋白原转变成纤维蛋白的一个促进因子
- 血小板功能:
- BT——出血时间,指人为刺破血管后从血液自然流出到自然停止所需时间,受血小板数量和质量,毛细血管结构和功能的影响。BT.延长——血小板数量下降,功能缺陷,血友病
- 内源性凝血功能
- 🐴CT——凝血时间,指血液离开血管,在体外发生凝固的时间,反映内源性凝血系统功能。CT延长——凝血因子缺乏症,肝脏疾病,血中抗凝物质增加,FDP增加
- 🐴APTT——活化的部分凝血活酶时间,反映内源性凝血系统功能。APTT. 增加——12.11.9.8.10.5.2.1因子缺乏
- 外源性凝血功能:
- 🐴PT——凝血酶原时间,指在被检血浆中加入Ca2+和组织因子或组织凝血活酶,观测到血浆的凝固时间,反映外源性凝血系统功能。PT延长——凝血因子7.10.5.2缺乏,纤维蛋白原缺乏,DIC.Vk缺乏。理解成加入组织因子——然后再形成凝血酶原酶复合物
- 纤维蛋白原功能:
- 凝血酶时间(TT)(九版诊断学P285)是测定在受检血浆中加入标准化凝血酶溶液,到开始出现纤维蛋白丝所需的时间,反映的是抗凝血过程,其延长可见于纤维蛋白原降低(A对)、异常纤维蛋白原血症、纤维蛋白(原)降解产物增高、血中有肝素或类肝素物质存在。理解成加入凝血酶。🐴TT——凝血酶时间,指测定在受检血浆中加入标准化凝血酶溶液,到开始出现纤维蛋白丝所需时间。TT延长——低(无/异常)纤维蛋白原血症
因子I,纤维蛋白原
因子II,凝血酶原(凝血素)
因子III,组织因子(凝血酶原酶)
因子IV,钙因子(Ca2+)
因子V,促凝血球蛋白原,易变因子
因子VII,转变加速因子前体,促凝血酶原激酶原,辅助促凝血酶原激酶
因子VIII,抗血友病球蛋白A(AHG A),抗血友病因子A(AHF A),血小板辅助因子I,血友病因子VIII或A
因子IX,抗血友病球蛋白B(AHG B),抗血友病因子B(AHF B),血友病因子IX或B
因子X,STUART(-PROWER)-F,自体凝血酶原C
因子XI,ROSENTHAL因子,抗血友病球蛋白C
因子XII,HAGEMAN因子,表面因子
因子XIII,纤维蛋白稳定因子
机制原理
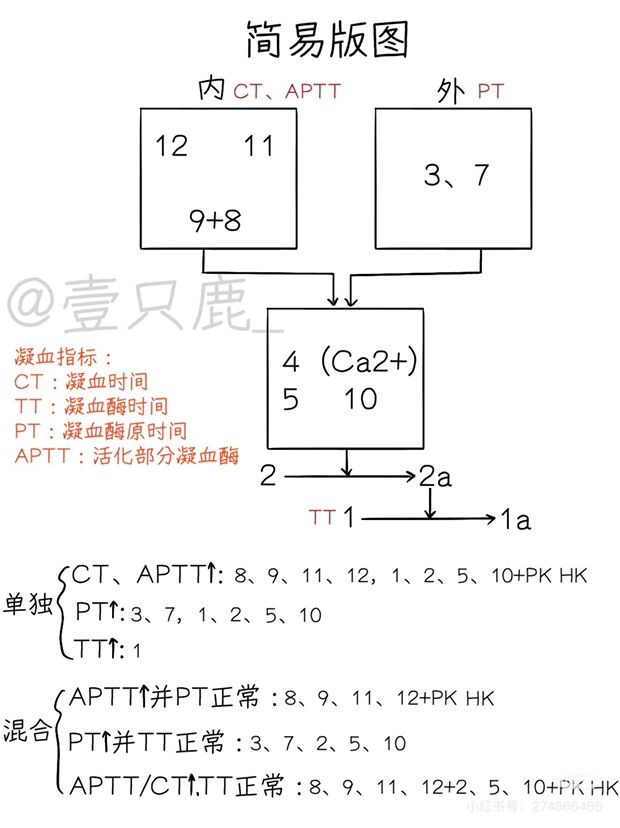
凝血酶原时间反映外源性凝血途径,与先天性凝血因子Ⅰ(纤维蛋白原)、Ⅱ(凝血酶原)、Ⅴ(E错)、Ⅶ、Ⅹ有关,当这些凝血因子缺乏时,PT延长。当获得性凝血因子缺乏时,如慢性肝病肝功能失代偿(B错),维生素K缺乏(A错),口服双香豆素(D错),PT也延长。血友病A、B、C(C对)分别是由于缺乏FⅧ、FⅨ、FⅪ因子,使内源性凝血途径异常,与凝血酶原时间无关。
FDP为Fbn和Fbg被PLn(纤溶酶)水解后可生成各种大小不同的多肽片段。FⅡ、FⅦ、FIX、FX的生成需要维生素k的参与,维生素K缺乏时可导致内源性及外源性凝血异常。PT、CT、APTT延长,INR升高(ACDE对)。FDPs阳性或增高见于原发性纤溶和继发性纤溶(B错,为本题正确答案)。
维生素k--凝血因子2/7/9/10,与内源性/外源性凝血有关,与纤溶无关。
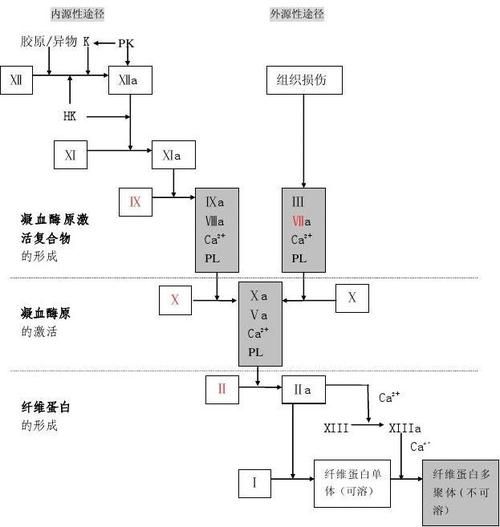
凝血过程分为三个阶段:
1凝血活酶生成(包括内源性和外源性)→2凝血酶生成→3纤维蛋白生成(纤维蛋白原变成纤维蛋白)
凝血活酶不是单一的一种酶,而是一个复合物。它的现代标准名称是 “凝血酶原酶复合物”
凝血酶原酶复合物使得凝血酶原变为凝血酶
患者青少年男性,自幼有外伤后易出血不止病史,3天来左膝关节肿胀(关节出血),查体:皮肤粘膜未见出血及紫癜(凝血障碍性疾病多见关节出血,皮肤黏膜出血、紫癜罕见),
出血时间正常,反映血小板和血管性因素正常(CE错);
凝血酶原时间正常,反映外源性凝血途径正常;
凝血时间延长,反映内源性凝血途径异常,故患者可能为FⅧ缺乏引起的血友病甲。
FⅧ缺乏可影响内源性凝血途径,导致凝血活酶生成障碍(D对)。
纤维蛋白生成障碍(A错)可导致血液高凝,出血时间和凝血时间均缩短;
凝血酶生成(B错)属于凝血过程的第二阶段。
ITP是由于患者对自身血小板抗原的免疫失耐受,产生体液免疫和细胞免疫介导的血小板破坏过多和血小板生成受抑,导致血小板减少,患者血浆和血小板表面可检测到PAIg(血小板相关抗体)阳性(C错)、PAC3(血小板相关补体)阳性(D错),骨髓中巨核细胞正常或增多,幼稚型巨核细胞增多,产板型巨核细胞减少(B错),患者肝脾一般不大(A错),ITP为免疫性疾病,脾切除治疗有效(E对)。
总结itp:三句话
与脾有关,脾脏不大,切牌有效
ITP本身是免疫性的血小板减少,而导致其减少的是自身抗体IgG,脾脏作为人体最大的免疫器官,应当为免疫性的血小板减少负首要责任,关联性最大,切除了会让ITP的情况得到好转,所以这就叫ITP与脾关系很大,强调ITP的“免疫源性”
而在ITP中,脾脏本身并不会变大,大约有百分之三的病人会有轻度的脾大(左侧卧位可触及脾),这就叫ITP中脾本身不大,强调临床ITP的“临床表现”联想内科学里面排名第一的巨脾应该是骨髓纤维化(泪滴型红细胞),其次CML中的脾脏增大值得一提。
总之,原话是这样——“ITP本身与脾脏关系极大(免疫源性),但脾本身并不大(临床表现)”
btw,宝宝老师yyds
我估计很多人还是没懂,我再解释一下
切脾有效是因为血小板在被IgG抗体攻击之后,最终还是要靠单核-巨噬系统(也就是脾)破坏。所以把脾切了会减少血小板破坏。
脾不大是因为血小板太小了,像个渣渣一样的,脾甚至不需要变大就可以把它干掉了。脾变大意味着功能亢进,但是对付血小板根本不需要,所以也就不会脾大。
病因流行
血浆D-二聚体在继发性纤溶症(如弥散性血管内凝血(DIC))(E错)增高,而原发性纤溶症(A对)的早期正常。下肢深静脉血栓形成(C错)时纤溶系统被激活,血液中D-二聚体浓度上升。急性肺梗死(B错)、急性心肌梗死(D错)时机体高凝状态,可出现D-二聚体增高;此外急性白血病、恶性肿瘤、冠心病、手术后、重症肝炎、肝硬化和慢性活动性肝炎时,D-二聚体亦可增高。
血管性疾病---皮肤紫癜;
血小板疾病---皮肤紫癜,皮肤大块瘀斑,月经过多;
凝血障碍性疾病---血肿,关节腔出血,内脏出血
肌肉 内脏 关节内的出血血肿是凝血功能的问题
一期止血:主要是血小板、血管参与→皮肤黏膜出血
二期止血:主要是凝血因子参与→深部出血
血管性疾病---女多。皮肤紫癜;
血小板疾病---女多,表浅。皮肤紫癜,皮肤大块瘀斑,月经过多;十版教材上写的是血小板性疾病女性少见
凝血障碍性疾病(血友病)---男多,深部。肌肉血肿,关节腔出血,内脏出血(机关枪)
DIC(弥散性血管内凝血)的病因包括①严重感染最常见,尤其是革兰阴性细菌感染(C对);②其次是恶性肿瘤(A错);③羊水栓塞、子宫破裂等产科意外(D错);④大面积烧伤,发生在脑、前列腺、胰腺等器官的手术及外伤(B错);⑤严重中毒或免疫反应;⑥其他,如代谢性酸中毒(E错)、重症肝炎、系统性红斑狼疮等,较少见。
出现凝血功能障碍(DIC)时大量纤维蛋白原被消耗用于形成微血栓,同时纤溶系统激活也会降解纤维蛋白原,故导致纤维蛋白原减低。
能同时启动内源和外源性凝血途径引起DIC的是严重感染(E对),严重感染可导致血管损伤,内皮细胞组织因子表达增加,激活外源性凝血途径,同时血管损伤导致内皮完整性破坏,内皮下胶原暴露,激活内源性凝血途径。羊水栓塞(A错)、急性早幼粒细胞白血病(B错)、广泛创伤(C错)、大型手术(D错)可导致组织因子或组织因子类物质释放入血,激活外源性凝血途径。
患者现处于DIC状态,全身的微血栓导致回心血量减少(A对)。患者现在处于DIC强烈的应激状态,会激活补体,并使激肽基酶增加,从而导致外周阻力减少(BC对)。患者现处于休克状态,全身血容量减少,前负荷减少导致心排出血量减少(E对)。裂细胞增多不会导致冠状动脉收缩(D错,为本题正确答案)。
血压低冠脉要舒张 保护重要器官
冠状动脉主要是靠局部代谢产物腺苷调节
裂细胞
凝血早期、微循环受阻时产生,由于机械性损伤破坏造成的脆性较高的红细胞碎片。
DIC涉及血小板数量,不涉及功能
不难,DIC时血小板功能是正常的
DIC 血小板数量↓
慢性肾衰 血小板功能↓
临床表现(症状体征)
诊断分型(体格检查,辅助检查)
诊断学第十版 P243
血小板参考区间:(125~350)×10⁹/L
血小板减少:<125×10⁹/L
血小板增多:>400×10⁹/L
血小板正常值为(125~350)×10⁹/L,低于100×10⁹/L为血小板减少,高于400×10⁹/L(E对)为血小板增多。
纤维蛋白原定量(B对)是检查凝血功能的化验。出血时间(A错)的长短反映血小板的数量、功能以及血管壁的通透性、脆性的变化;也反映血小板生成的血栓烷a2与血管壁生成的前列环素的平衡关系;某些血液因子缺乏也会导致出血时间延长。血块收缩试验(C错)可反映血小板血块收缩能力。3P试验(血浆鱼精蛋白副凝固试验)(D错)是鉴别原发性纤溶症和继发性纤溶症(DIC)的试验之一。血小板计数(E错)可反映血小板的生成、分布和消耗的情况。
血管壁:出血时间,束臂试验
血小板:血块收缩 出血时间
凝血因子检测:APTT;PT;血浆纤维蛋白原测定 纤维蛋白原就是1因子,是内外源性凝血过程最后一步的原料 检查凝血功能化验的有APTT、PT、纤维蛋白原定量检测三种方法
抗凝系统检测:TT,AT
抗凝系统的组成及作用:1.抗凝血酶(AT);2.蛋白C系统蛋白C系统由蛋白C(PC)、蛋白S(PS)、血栓调节蛋白(TM)等组成;3.组织因子途径抑制物(TFPI);4.肝素”
#抗凝异常 抗凝异常:
①AT(抗凝血酶)抗原及活性或凝血酶-抗凝血酶复合物(TAT)测定;
②PC、PS及TM测定;
③FⅧ:C抗体测定;
④狼疮抗凝物或心磷脂类抗体测定。
血管异常:血vWF
血小板功能: PF₃有效性
纤溶异常:血D-二聚体
纤溶活性检测:血浆D-二聚体,FDPs,3P
纤溶异常的实验室检查有:①鱼精蛋白副凝(3P)试验、FDP(C对)、D-二聚体测定;②纤溶酶原测定;③t-PA、纤溶酶原激活物抑制物(PAI)及纤溶酶-抗纤溶酶复合物(PIC)测定等。
纤溶酶原不是纤维蛋白原
#纤溶异常的检查 包括:
FDP(叫做“纤维蛋白降解产物”)
D-二聚体(属于纤维蛋白降解产物之一)
3P试验(鱼精蛋白副凝试验)
也是检测纤维蛋白降解产物的一个较为古老的试验
1.凝血的最终产物是血浆中的纤维蛋白原转变为为纤维蛋白,所以纤维蛋白原定量是检查凝血功能的化验。另外凝血因子Ⅰ就是指纤维蛋白原。 2.3P试验是血浆鱼精蛋白副凝试验的简称,该试验反映纤溶亢进,纤维蛋白单体增多,正常值为阴性,阳性常见于弥散性血管内凝血伴继发性纤溶的早期。
能反映纤溶异常的化验是3P试验(D对)。纤溶活性主要由纤溶酶原、纤溶酶数量及功能等决定。3P试验又叫血浆鱼精蛋白副凝固试验,其原理是在受检血浆中加入硫酸鱼精蛋白溶液,若血浆中存在可溶性纤维蛋白单体与纤维蛋白降解产物复合物时,则鱼精蛋白可使其解离析出纤维蛋白单体,纤维蛋白单体自行聚成肉眼可见的纤维状物,此为阳性结果。因此,3P试验(P285)可以反映纤溶功能是否异常强弱。
过敏性紫癜
Henoch型(腹型):皮肤紫癜+消化道症状(有便血,无便秘)
Schonlein型(关节型):皮肤紫癜+关节肿痛,游走,不留畸形
肾型:皮肤紫癜+肾病综合征
下肢膝关节,尿蛋白高~过敏性紫癜
游走性,反复性,数日愈,不畸形
「系膜区IgA沉积」
㈠【过敏性紫癜】
1、四肢紫癜(尤其下肢及臀部)
2、关节肿胀、疼痛、压痛及功能障碍
3、血尿、蛋白尿、管型尿、水肿、高血压
㈡【IgA肾病】,无痛肉眼血尿,前驱感染2天
过敏性紫癜检查最有意义的是毛细血管脆性试验(+)(B对),过敏性紫癜是一种血管变态反应性疾病,其本质是机体对致敏物质产生免疫反应,导致毛细血管壁炎症、通透性增加,血液外渗形成皮肤紫癜、黏膜出血或内脏出血。过敏性紫癜的血小板数量通常正常,血小板减少(A错)常见于特发性血小板减少性紫癜。过敏性紫癜无凝血因子缺乏或功能异常,凝血酶原时间(C错)和凝血酶原活动度时间(D错)通常正常,仅当合并严重肝病、维生素K缺乏等凝血因子合成障碍时可能会延长。FDP反映的是纤溶系统活性,升高提示纤溶亢进,常见于DIC、溶栓治疗后,过敏性紫癜无纤溶系统异常(E错),FDP通常正常。
慢性特发性血小板减少性紫癜合并贫血多由失血引起,常为正常细胞性或小细胞低色素性贫血,小细胞低色素性贫血最常见的原因是缺铁,故最适宜的检查是血清铁蛋白测定(A对)。血清叶酸测定(P546)(B错)主要用于巨幼细胞性贫血的检查;血红蛋白电泳(C错)主要用于血红蛋白病的检查 地中海贫血;酸溶血试验(Ham试验)(P560)(D错)主要用于阵发性睡眠性血红蛋白尿的检查;红细胞渗透性脆性试验(P553)(E错)主要用于遗传性球形细胞增多症的检查。
我大概理解了,慢性itp=慢性长期失血=小细胞低色素性贫血…
原来是慢性失血导致的缺铁贫啊!
我一直在找自免溶的Coombs
ITP+自免溶(类风关)=Evans综合征
温抗体自免容贫+ITP→Evans综合征
I come
类风关+PLT↓+脾大→Felty综合征
类风关+尘肺→Caplan综合征
患者青年女性,间断牙龈出血、皮肤瘀斑2个月,反复发生口腔溃疡。查体:双下肢和腹部散在瘀斑,提示出血(ITP患者血小板减少有出血倾向,常表现为皮肤、黏膜出血,如瘀点、瘀斑、紫癜,鼻出血、牙龈出血等),肝肋下未及,脾肋下刚可触及(ITP一般无肝脾肿大),化验:Hb121g/L(成年女性Hb正常值110~150g/L),WBC4.5×10⁹/L(正常4~10×10⁹/L),PLT25×10⁹/L(正常100~300×10⁹/L)明显减少,临床表现不能排除免疫性血小板减少性紫癜,免疫性血小板减少性紫癜患者可检测到血小板相关抗体,故为除外继发性免疫性血小板减少性紫癜最重要的检查为血小板抗体(B对)检查。免疫性血小板减少性紫癜患者血小板功能(A错)多正常;抗核抗体谱(P817)(C错)主要用于系统性红斑狼疮的诊断;腹部B超(D错)、胸部X线片(E错)不用于血液系统疾病的检查。
ITP(原发性免疫性血小板减少症)抗血小板抗体阳性
ITP是一种器官特异性自身免疫性出血性疾病,是由于人体产生抗血小板自身抗体导致单核巨噬系统破坏血小板过多造成血小板减少。
SLE和ITP都可以出现抗核抗体阳性,所以没有鉴别意义
我明白了,题目的意思是为了排除继发性血小板减少性紫癜,所以行血小板相关抗体和补体检查,因为这两个是ITP的特有的,文字游戏啊
继发性免疫性血小板减少性紫癜,血小板减少的直接原因是血小板破坏增加,即血小板存活时间显著缩短,导致的原因是病人血浆中存在抗血小板抗体,这种抗体对同种和自身血小板均有破坏作用。
我也觉得,ITP 70%存在血小板抗体,查抗体感觉没办法区分特发还是继发,我也觉得应该选C排除sle等结缔组织病导致的继发性减少
5 8凝血因子最不稳定,血友病最常见的是缺乏8因子
确诊血友病首选:
APTT 凝血活酶生成及纠正试验
基因检测 血清8因子抗体
血友病甲型,即血友病A,又称FⅧ缺乏症
Ⅸ因子缺乏,是血友病B缺乏的因子
Ⅺ因子缺乏是血友病C缺乏的因子
Ⅶ因子缺乏常见于严重的肝功能障碍、维生素K缺乏及遗传性Ⅶ因子缺乏症
Ⅴ因子缺乏常见于严重的肝功能障碍
8 9 11 A B C
血友病A(8缺乏)X隐性
血友病B(9缺乏)X隐性
血友病C(11缺乏)常染色体隐性
如果出血时间异常,就是血管性血友病;如果出血时间正常,就是血友病
哈哈哈,其实我这个也不准确,现在回过头再思考,其实是这样的:
aptt延长说明内源凝血从头到尾的途径肯定有个环节异常(因为这个方法是用白陶土激活XII开始),但是凝血时间正常,就说明是内源凝血途径的中间环节有问题(凝血时间的测定是静脉血接触玻璃激活XIII开始,在后面的环节),结合出血时间延长,说明血小板聚集功能异常,要么血小板有问题要么血管壁有问题,但血小板和血管有问题的话aptt一般不会出现异常,这里补充一个知识,正常情况下vWF是与VIII结合而使VIII免受降解,并且vWF是血小板在破损血管壁上聚集的连接因子,所以判断为vWF因子的缺乏(血管性血友病)。
如果单以解题的话你说的那个切入点完全正确,我也赞同你的观点,只是我个人习惯理解性记忆,有助于锻炼思维,共勉。
血友病:
A+B:X隐性
C:常隐
血管性:常显
来自栖霞某高中的记忆,
常隐白聋苯,色友肌性隐,常显多并软,抗d伴性显
1常染色体隐形遗传病 白化病、先天性聋哑、苯丙酮尿症
2x染色体隐形遗传病 色盲、血友病、进行性肌营养不良
3常染色体显性遗传病 多指、并指、软骨发育不全。
4x染色体显性遗传病 抗维生素D佝偻病
1⃣️Plt小于80 10^9/L
2⃣️纤维蛋白原小于1.5g/L
3⃣️凝血酶原时间延长3s以上
4⃣️血涂片破碎红细胞大于2%
5⃣️3p试验阳性
五项中达三项确诊dic
感染→DIC(纤维蛋白原正常2~4g/L,小于1.5g/L可见于DIC)
10版数据有更新,来自2025老贺讲义
DIC:三项以上异常
(1)血小板<100×10⁹/L或进行性下降,肝病、白血病人者血小板<50×10⁹/L。
(2)血浆纤维蛋白原<1.5g/L或进行性下降…
(3) 3P试验阳性或血浆FDP >20mg/L,肝病、白血病FDP >60mg/L。
(4)PT缩短或延长3秒以上,肝病、白血病延长5秒以上,或APTT缩短或延长10秒以上
其他都是消耗,延长,只有血小板因子4⃣️升高
血小板因子4和凝血因子4不是一个东西,警钟敲烂
血小板因子4是由血小板α颗粒释放的一种蛋白质,当血小板被激活时,PF4会被释放到血浆中。在DIC的病理过程中,由于微血栓的形成和凝血酶的激活,血小板会被大量激活,导致PF4的释放增加。因此,PF4的水平可以作为反映血小板活化和DIC进程的一个指标。
DIC
早期,高凝期, 肝素
中期,低凝消耗期,新鲜冰冻血浆
晚期,纤溶亢进期,纤溶抑制剂,如氨基乙酸
鉴别诊断
对称性-过敏性紫癜 过敏性紫癜男性多见
非对称性-ITP
过敏性紫癜(anaphylactoid purpura)又称 IgA 血管炎,是一种以 IgA 为主的免疫复合物的沉积为 特征,主要累及细小血管和毛细血管,以非血小板减少性皮肤可触性紫癜、腹痛、关节炎、肾炎为临床 特征的疾病,既往也被称为 Henoch - Sch ö nlein 综合征。(十版定义)
过敏性紫癜:血管通透性增加
过敏性紫癜:单纯性,腹型,关节型,肾性,混合型
①血出在皮下→单纯型过敏性紫癜→皮肤紫癜(四肢呈对称性分布)
还可导致荨麻疹(四肢对称性紫癜+荨麻疹→过敏性紫癜)
②肠系膜、肠壁血管炎症→腹型过敏性紫癜→恶心呕吐/腹痛/腹泻/血便(腹型也叫Henoch型→记忆:腹部像“H”)只要脐周痛就算H
患者消化道黏膜及腹膜脏层毛细血管受累可导致肠蠕动增加,因而易产生腹泻而不是便秘
③关节部位血管的炎症→关节型过敏性紫癜→大关节肿痛、呈游走性、反复性、愈后不留畸形,又叫Schonlein型
④肾小球毛细血管的炎症→肾型过敏性紫癜→血尿、蛋白尿
⑤皮肤紫癜+两种以上类型→混合型过敏性紫癜
关节型Schonlein型:大关节肿胀,有压痛
肾型:尿常规异常(血尿、蛋白尿、管型尿)
腹型Henoch型:其粪常规可异常(红细胞、隐血阳性)
混合型:粪隐血阳性、尿沉渣镜检红细胞6-8/Hp
过敏性紫癜共有的特点:毛细血管脆性试验
过敏性紫癜:血管问题
免疫性血小板减少症:血小板问题
血友病:凝血因子问题
压之不褪色说明血液渗出至血管外(过敏性紫癜存在血管壁通透性问题),压之褪色是在血管内,比如蜘蛛痣
凝血因子FⅧ是由肝间质组织的单核巨噬细胞系统合成的,严重肝病时,尽管大多数凝血因子合成减少,活性降低,但由于肝库普弗细胞功能亢进,血浆FⅧ:C活性增强,而DIC时凝血因子消耗过多,导致包括FⅧ在内的所有凝血因子活性均降低,故血浆FⅧ:C活性(C对)是二者鉴别最有价值的实验室检查项目。凝血酶原时间(A错)反映外源性凝血系统的功能,纤维蛋白原(E错)反映共同凝血途径的功能,AT-Ⅲ(抗凝血酶-Ⅲ)含量及活性(B错)反映抗凝血系统功能,纤溶酶原(D错)反映纤溶系统功能,严重肝病与DIC时均减低。
DIC会消耗各种凝血因子;
肝硬化是肝细胞破坏,但8因子由肝间质细胞产生,故肝硬化对8因子影响不大
并发症和副作用
患者青少年男性,水肿,尿红细胞30~40/高倍视野,提示血尿,尿蛋白4.2g/d(大于3.5g/L),血Alb28g/L(血浆白蛋白低于30g/L),提示肾病综合征(过敏性紫癜是继发性肾病综合征的常见病因之一)。双下肢出血点伴关节痛(过敏性紫癜有典型的皮肤紫癜,以双下肢多见,累及关节者伴有关节痛),肾免疫病理示IgA沉积于系膜区(过敏性紫癜肾炎肾脏病理与IgA肾病相似),故患者应诊断为过敏性紫癜肾炎(C对)。IgA肾病(A错)、原发性肾病综合征(B错)不伴有皮肤出血及关节痛等肾外表现;狼疮肾炎(P474)(D错)多见于青少年和中年女性,有多系统受损的临床表现,皮疹以面部蝶形红斑最为多见,无皮肤出血点;乙肝病毒相关性肾炎(P474)(E错)多见于儿童及青少年,常有肝炎病史,以蛋白尿或肾病综合征为主要临床表现,但常见的病理类型为膜性肾病,且无皮肤出血点及关节痛等症状。
看到皮肤出血就过敏性紫癜、ITP和DIC
过敏性紫癜即IgA相关血管炎
不止,还有红斑狼疮 出血热啥的
治疗预防
过敏性紫癜:首选扑尔敏和糖皮质激素 无效用免疫抑制剂
而低分子肝素(E错,为本题正确答案)适用于肾型过敏性紫癜患者。维生素C(A对)和曲克芦丁(C对)作为一般治疗药物,有助于改善血管通透性而改善病情。泼尼松(B对)有抑制抗原抗体反应、减轻炎症渗出、改善血管通透性等作用。山莨菪碱(D对)有助于缓解患者的腹痛症状。
肾病综合征在防治并发症里写着,一般认为,当血浆白蛋白<20g/L提示血液高凝状态,即应开始预防性抗凝治疗,选用低分子肝素
白蛋白是组成血液胶体渗透压的主要物质,白蛋白低以后,血液的胶体渗透压就会明显的降低。血液的胶体渗透压明显降低以后,就会导致血液外渗,血容量相对减少。血管内的血容量相对减少以后,就会出现血液处于高凝状态
为什么肾型要抗凝
特长
ITP——首选糖皮质激素↣无效则长春新碱,脾切
激素6个月无效切脾
慢性血小板减少性紫癜,检查血清铁蛋白,激素治疗无效长春新碱,6月无效切脾
肾病综合征要缓慢减药
ITP是快速减药
糖皮质激素是慢性特发性血小板减少性紫癜的首选治疗(A对),一般选用泼尼松(B对),近期有效率约为80%左右(C对),但不能根治,停药后易复发,复发时再用有效(D错,为本题正确答案),治疗缓解后一般以小剂量5~10mg/d维持3~6个月(E对)。
第十版地塞米松移到泼尼松前面了🥹🥹🥹🥹
ITP免疫性血小板减少性紫癜(Coombs+):治疗首选糖皮质激素
治疗是对的,缩写是对的,但是coombs不对。ITP+温抗体自免溶(coombs+)=Evans综合症,单纯ITP没有coombs+
TTP血栓性血小板减少性紫癜(Coombs-):治疗首选血浆置换
血栓性血小板减少,说明血小板被用于制造血栓才会少,不能补充血小板、会加重血栓,应该置换血浆
“血栓性血小板减少性紫癜患者血管性血友病因子裂解酶(vWF-cp)缺乏或活性降低,不能正常降解超大分子vWF(UL-vWF),聚集的UL-vWF促进血小板黏附聚集,在微血管内形成血小板血栓,而输注血小板会加重血栓形成,其治疗应首选新鲜血浆置换。”
患者确诊为大肠埃希菌败血症合并DIC,大肠埃希菌是引起DIC的基础病因,抗感染(A对)治疗是终止DIC病理过程最为关键和根本的治疗措施;患者出现意识模糊,血压80/50mmHg(正常值90/60mmHg),提示休克,应及时抗休克(B对)治疗挽救患者生命;抗凝治疗(C对)是终止DIC病理过程,减轻器官损伤,重建凝血-抗凝血平衡的重要措施,肝素是常用的抗凝药物;DIC患者常有凝血因子和血小板的过度消耗,应及时输注新鲜冰冻血浆(E对)等血液制品予以补充;抗纤溶治疗(D错,为本题正确答案)一般不使用,仅适用于去除病因及诱发因素并有明显纤溶亢进的临床及实验证据的患者。
DIC
早期,高凝期,肝素!
中期,低凝消耗期,新鲜冰冻血浆!
晚期,纤溶亢进期,纤溶抑制剂,如氨基乙酸!
早中期治疗可以同时用
..DIC病人几乎熬不到纤溶亢进期,所以纤溶抑制剂基本是错的
他的纤维蛋白原已经100了,大于4,不应该是高凝状态嘛?DIC的早期,用肝素没问题。
虽然说是PT延长了,可能进入了消耗性低凝期,但是没有证据表明进入了继发纤溶亢进期(未做3P和D二聚体),也没有明显出血的体征。故抗凝药物不是禁忌。但是抗纤溶药物是禁忌的,内科学637,必须要DIC的诱因去除,要有纤溶亢进的证据,纤溶亢进成为出血主要原因时,才可用抗纤溶药物。😊至于又抗凝又输新鲜血浆,抗凝是防止凝血因子被消耗,继续形成透明血栓。而血浆就是补充凝血因子啊,是针对消耗性低凝期的用药,预防出血的!所以要同步进行。
缺乏凝血因子就输新鲜冰冻血浆,缺乏纤维蛋白原就属冷沉淀。
冰冻血浆:凝血因子(没有纤维蛋白原)
冷沉淀:纤维蛋白原+凝血因子
冷冻血浆制备过程中大部分纤维蛋白原会沉淀,所以冷沉淀中纤维蛋白原含量高,冷冻血浆中含量低,而非没有。
纤维蛋白原<1 输冷沉淀(纤维蛋白原与凝血因子)
DIC的替代治疗→输注血小板、冷沉淀物、新鲜冰冻血浆
①PT时间延长超过1.3~1.5倍(正常时间:11~13秒)→应输入新鲜冷冻血浆或冷沉淀物
②若纤维蛋白原浓度<1.0g/L→冷沉淀物
③血小板计数<(10~20)×10^9/L;或血小板计数<50×10^9/L+明显出血症状→输入血小板
1 浓缩红或悬浮红 急性失血but 心衰只能浓缩红
2洗涤红 过敏反应 高钾血症 肾功能不全 自免溶贫(PNH)
3 去白红 再障 反复输血 肾移植 地中海贫血
4辐照红 移植物抗宿主病 近亲输血(某一年再障移植骨髓 答案是辐照-去白-红 ,部分评论说移植就要辐照)
5新鲜冰冻血浆 DIC 外科伤口渗血
6冷沉淀(含5 8因子 纤维蛋白) 血友病 先天性纤维蛋白缺乏症
7血栓性血小板减少 血浆置换(新月体肾炎I型和好怕型也血浆置换)
8免疫性血小板减少 过敏性紫癜 糖皮质激素
9血管弥漫性凝血 治疗原发病为主(高凝期抗凝 低凝期输新鲜冰冻血浆 抗纤溶氨甲环酸).
出题人坏,只顾着挖坑
纠正贫血——输浓缩红
纠正出血——输血小板